Неправилното срастване на ладийната кост се среща при приблизително 5-15% от всички остри фрактури на ладийната кост, като некрозата на ладийната кост се среща при приблизително 3%. Рисковите фактори за неправилно срастване на ладийната кост включват пропусната или забавена диагноза, проксимална близост на линията на фрактурата, изместване по-голямо от 1 мм и фрактура с карпална нестабилност. Ако не се лекува, неправилното срастване на ладийната остеохондрална кост често е свързано с травматичен артрит, известен още като неправилно срастване на ладийната остеохондрална кост с колапсиращ остеоартрит.
Костна присадка със или без васкуларизиран ламбо може да се използва за лечение на несрастване на ладийната кост (навикуларна остеохондрална кост). Въпреки това, при пациенти с остеонекроза на проксималния полюс на ладийната кост, резултатите от костната присадка без съдов връх са незадоволителни и скоростта на костно заздравяване е само 40%-67%. За разлика от това, скоростта на заздравяване на костни присадки с васкуларизирани ламбо може да достигне 88%-91%. Основните васкуларизирани костни ламбо в клиничната практика включват дистален радиусен ламбо с връх 1,2-ICSRA, костна присадка + имплант на съдов сноп, палмарен радиусен ламбо, свободен илиачен костен ламбо с васкуларизиран връх и медиален феморално-кондиларен костен ламбо (MFC VBG) и др. Резултатите от костната присадка с васкуларизиран връх са задоволителни. Свободният MFC VBG е доказано ефективен при лечението на ладийни фрактури с метакарпален колапс, а MFC VBG използва ставния клон на низходящата колянна артерия като основен трофичен клон. В сравнение с други ламба, MFC VBG осигурява достатъчна структурна опора за възстановяване на нормалната форма на ладийната кост, особено при остеохондроза с фрактура на ладийната кост с деформация на гърба (Фигура 1). При лечението на ладийна остеохондрална остеонекроза с прогресиращ карпален колапс, се съобщава, че дисталният радиусен ламбо с връх 1,2-ICSRA има скорост на костно заздравяване само 40%, докато MFC VBG има скорост на костно заздравяване от 100%.
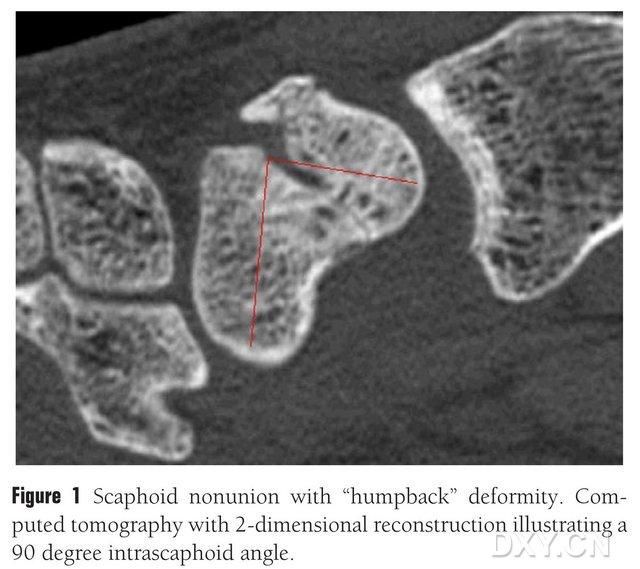
Фигура 1. Фрактура на ладийната кост с деформация „извита гръбнака“, КТ показва фрактурния блок между ладийните кости под ъгъл от приблизително 90°.
Предоперативна подготовка
След физикалния преглед на засегнатата китка, трябва да се извършат образни изследвания, за да се оцени степента на колапс на китката. Обикновените рентгенографии са полезни за потвърждаване на местоположението на фрактурата, степента на изместване и наличието на резорбция или склероза на счупения край. Задните предни изображения се използват за оценка на колапс на китката, дорзална нестабилност на китката (DISI), като се използва модифицирано съотношение на височината на китката (височина/ширина) ≤1,52 или радиален лунатен ъгъл по-голям от 15°. ЯМР или КТ могат да помогнат за диагностициране на неправилно подравняване на ладийната кост или остеонекроза. Латералните рентгенографии или коса сагитална КТ на ладийната кост с ладийен ъгъл >45° предполагат скъсяване на ладийната кост, което е известно като "деформация на извития гръб". Ниският сигнал на ЯМР T1, T2 предполага некроза на ладийната кост, но ЯМР няма очевидно значение при определяне на заздравяването на фрактурата.
Показания и противопоказания:
Несрастване на ладийната кост с извита гръбна деформация и DISI; ЯМР показва исхемична некроза на ладийната кост, интраоперативно разхлабване на турникета и наблюдение на фрактурата, при която счупеният край на ладийната кост все още е бяла склеротична кост; неуспехът на първоначалното клиновидно костно присаждане или вътрешната фиксация с винт изисква голямо структурно костно присаждане на VGB (>1cm3). предоперативни или интраоперативни находки за остеоартрит на радиалната карпална става; ако е настъпило значително неправилно срастване на ладийната кост с колабиращ остеоартрит, може да се наложи денервация на китката, остеотомия на ладийната кост, четириъгълно сливане, проксимална карпална остеотомия, тотално карпално сливане и др.; неправилно срастване на ладийната кост, проксимална некроза, но с нормална морфология на ладийната кост (напр. неразместена фрактура на ладийната кост с лошо кръвоснабдяване на проксималния полюс); скъсяване на неправилното срастване на ладийната кост без остеонекроза. (1,2-ICSRA може да се използва като заместител на дистален радиален ламбо).
Приложна анатомия
MFC VBG се кръвоснабдява от редица малки междукостни трофобластни съдове (средно 30, 20-50), като най-обилното кръвоснабдяване е отзад-долно от медиалния феморален кондил (средно 6,4), следвано от предно-горно (средно 4,9) (фиг. 2). Тези трофобластни съдове се кръвоснабдяват главно от низходящата геникулатна артерия (DGA) и/или горната медиална геникулатна артерия (SMGA), която е клон на повърхностната феморална артерия, който също дава началото на ставни, мускулно-кожни и/или сафенозни нервни клонове. DGA произхожда от повърхностната феморална артерия проксимално на медиалната еминентност на медиалния малеол или на разстояние 13,7 cm проксимално на ставната повърхност (10,5-17,5 cm), а стабилността на разклонението е 89% в кадаверните проби (Фигура 3). ДГА (диаметър на клона на артерията) започва от повърхностната феморална артерия на 13,7 см (10,5 см-17,5 см) проксимално на медиалната малеолна фисура или проксимално на ставната повърхност, като кадаверен образец показва 100% стабилност на разклоняването и диаметър от приблизително 0,78 мм. Следователно, приемлив е или ДГА, или СМГА, въпреки че първият е по-подходящ за тибиите поради дължината и диаметъра на съда.
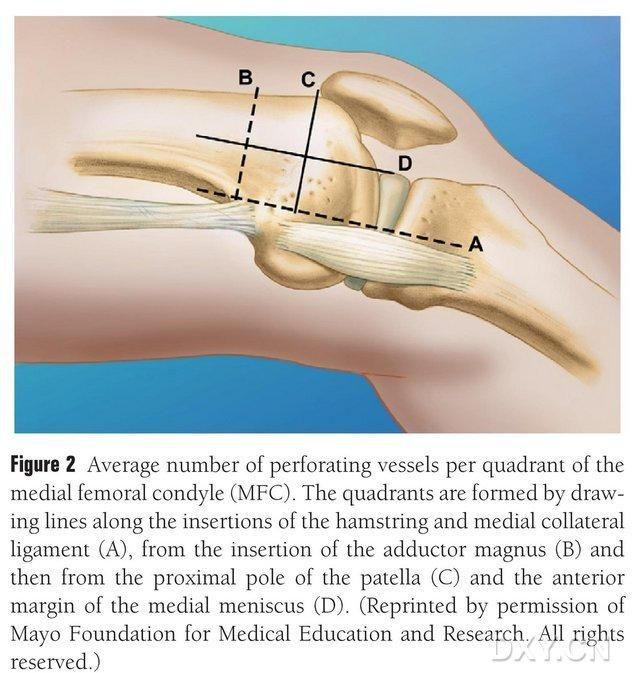
Фиг. 2. Четириквадрантно разпределение на трофобластните съдове на MFC по хоризонталната линия между семитендинозуса и медиалния колатерален лигамент A, линия на големия трохантер B, линия на горния полюс на пателата C, линия на предния менискус D.
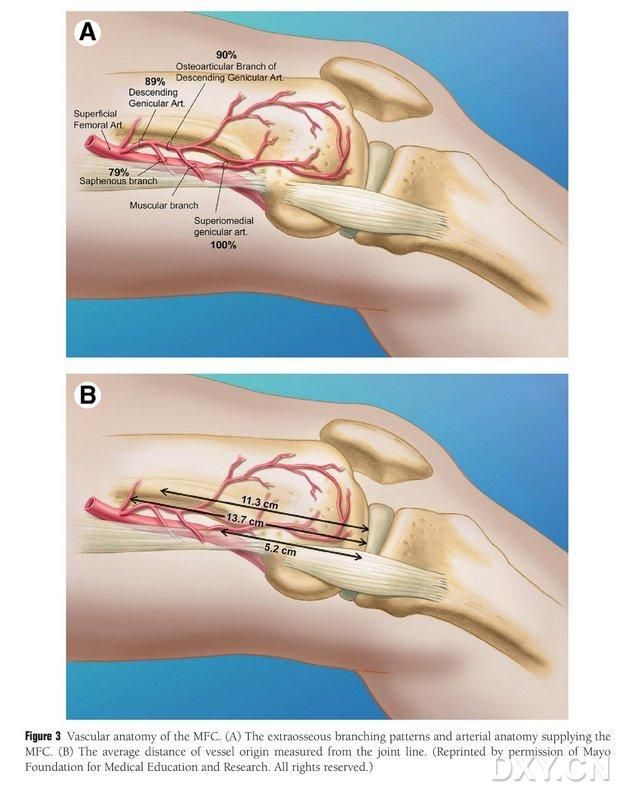
Фигура 3. Съдова анатомия на MFC: (A) Екстраосални клонове и трофобластна съдова анатомия на MFC, (B) Разстояние на съдовите начала от ставната линия
Хирургичен достъп
Пациентът се позиционира под обща анестезия в легнало положение, като засегнатият крайник е поставен върху масата за хирургия на ръката. Обикновено донорският костен ламбо се взема от ипсилатералния медиален феморален кондил, така че пациентът да може да се движи с патерици след операцията. Контралатералното коляно може да се избере и при наличие на анамнеза за предишна травма или операция от същата страна на коляното. Коляното се сгъва, а тазобедрената става се ротира външно, като се поставят турникети както на горните, така и на долните крайници. Хирургичният подход е разширен подход на Russe, като разрезът започва на 8 см проксимално от напречния карпален тунел и се простира дистално от радиалния ръб на сухожилието на радиалния флексор на карпа радиалис, след което се сгъва в напречния карпален тунел към основата на палеца, завършвайки на нивото на големия трохантер. Сухожилната обвивка на сухожилието на радиалния лонгисимус се инцизира и сухожилието се изтегля улнарно, а навикуларната кост се оголва чрез остра дисекция по радиално-лунатните и радиално-навикуларните връзки, с внимателно отделяне на периферните меки тъкани на навикуларната кост, за да се позволи по-нататъшно оголване на навикуларната кост (Фигура 4). Потвърдете зоната на несрастване, качеството на ставния хрущял и степента на исхемия на навикуларната кост. След разхлабване на турникета, наблюдавайте проксималния полюс на навикуларната кост за точково кървене, за да определите дали има исхемична некроза. Ако навикуларната некроза не е свързана с радиален карпален или интеркарпален артрит, може да се използва MFC VGB.
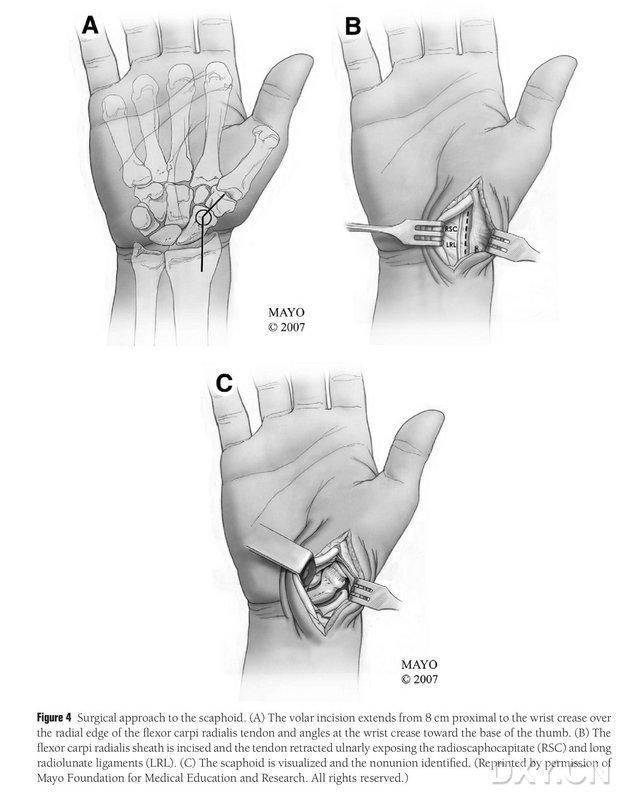
Фигура 4. Навикуларен хирургичен подход: (A) Разрезът започва 8 см проксимално от напречния карпален тунел и удължава радиалния ръб на сухожилието на радиалния флексор на карпи радиалис до дисталната част на разреза, която е сгъната към основата на палеца в напречния карпален тунел. (B) Сухожилната обвивка на сухожилието на радиалния лонгисимус се разрязва и сухожилието се изтегля улнарно, а навикуларната кост се оголва чрез остра дисекция по радиалния лунат и радиалния навикуларен лигамент. (C) Идентифицирайте областта на костния прекъсване на навикуларната кост.
Прави се разрез с дължина 15-20 см проксимално на линията на колянната става по задния ръб на медиалния бедрен мускул и мускулът се изтегля отпред, за да се разкрие кръвоснабдяването на средностнобедрената фистула (МФФ) (фиг. 5). Кръвоснабдяването на МФФ обикновено се осигурява от ставните клонове на двубедрената артерия (ДГА) и средностнобедрената артерия (СМГА), обикновено поемайки по-големия ставен клон на ДГА и съответната придружаваща вена. Съдовият педикул се освобождава проксимално, като се внимава да се защитят периостът и трофобластните съдове на костната повърхност.
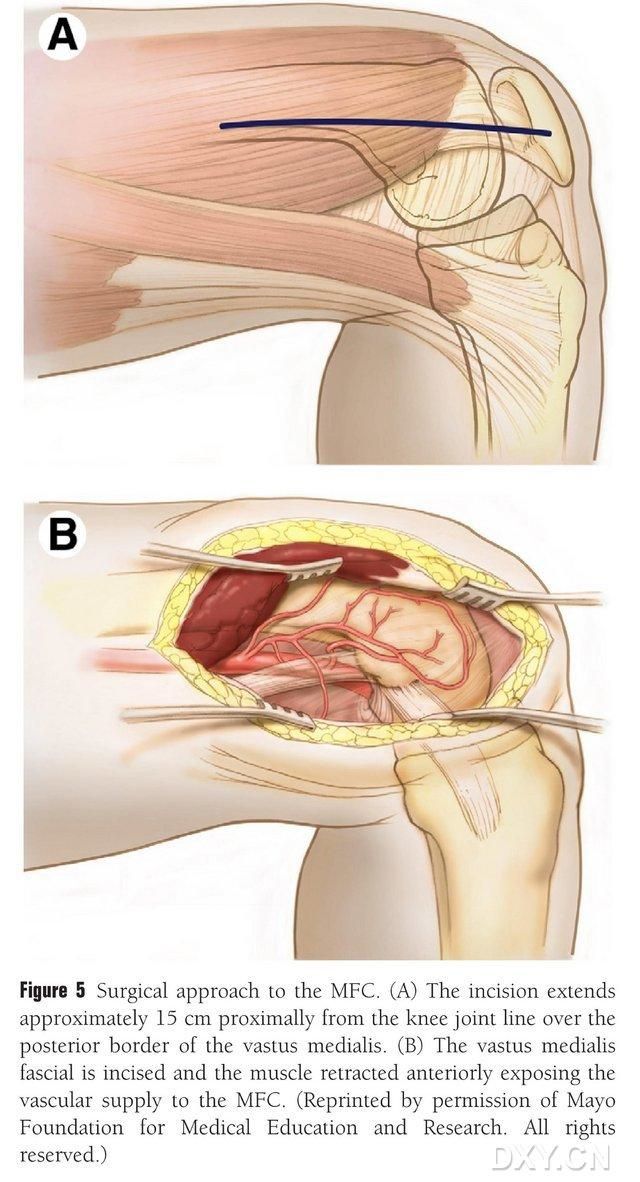
Фигура 5. Хирургичен достъп до МФК: (A) Разрез с дължина 15-20 см се прави проксимално по задния ръб на медиалния бедрен мускул от линията на колянната става. (B) Мускулът се изтегля отпред, за да се разкрие кръвоснабдяването на МФК.
Подготовка на ладийната кост
Деформацията на ладийната кост (DISI) трябва да се коригира и областта на остеохондралната костна присадка да се подготви преди имплантирането чрез огъване на китката под флуороскопия, за да се възстанови нормален ъгъл на радиалната луната (Фигура 6). Киршнеров щифт с дължина 0,0625 фута (приблизително 1,5 мм) се пробива перкутанно от дорзалната до метакарпалната част, за да се фиксира радиалната луната, а празнината на ладийната кост с лошо зарастване се разкрива, когато китката се изправи. Фрактурното пространство е почистено от меки тъкани и допълнително подпряно отворено с разпъвач на плочи. Използва се малък реципрочен трион, за да се изравни костта и да се гарантира, че ламбото на импланта наподобява по-скоро правоъгълна структура, отколкото клин, което изисква ладийната празнина да се обработва с по-широка празнина от палмарната страна, отколкото от дорзалната страна. След отваряне на празнината дефектът се измерва в три измерения, за да се определи обхватът на костната присадка, която обикновено е с дължина 10-12 мм от всички страни на присадката.
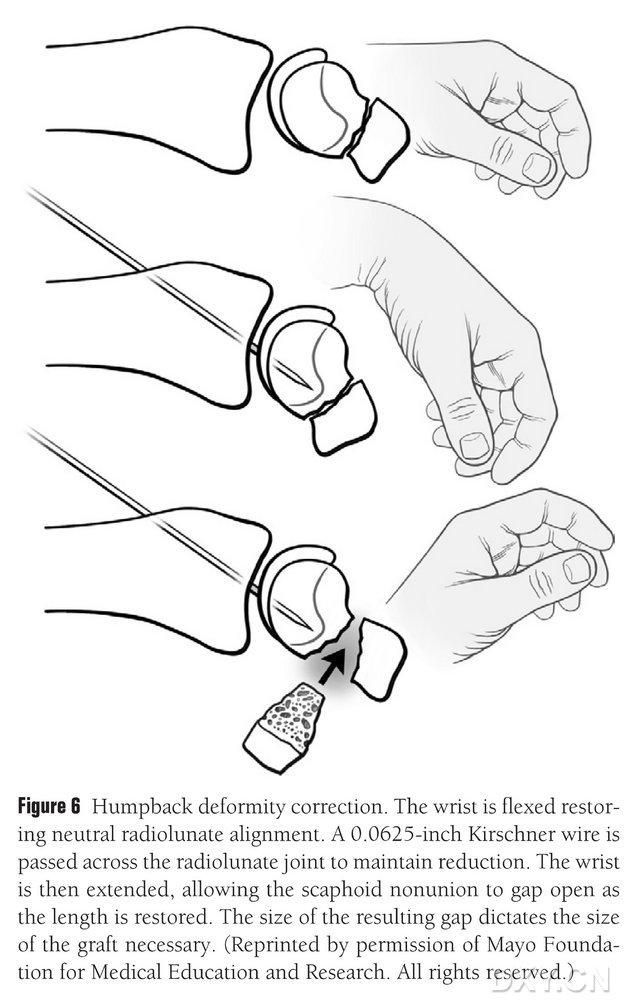
Фигура 6. Корекция на извитата задна деформация на ладийната кост с флуороскопска флексия на китката за възстановяване на нормалното радиално-лунарно подравняване. Киршнеров щифт с дължина 0,0625 фута (приблизително 1,5 мм) се пробива перкутанно от дорзалната до метакарпалната част, за да се фиксира радиалната лунатна става, като се оголва празнината между ладийната кост и се възстановява нормалната височина на ладийната кост при изправяне на китката, като размерът на празнината предсказва размера на ламбото, което ще трябва да бъде прехванато.
Остеотомия
Васкуларизираната област на медиалния феморален кондил се избира като зона за екстракция на костта и зоната за екстракция на костта се маркира адекватно. Внимавайте да не нараните медиалния колатерален лигамент. Периостеумът се разрязва и с реципрочен трион се изрязва правоъгълен костен клапан с подходящ размер за желания клапан, като втори костен блок се изрязва под ъгъл от 45° по едната страна, за да се осигури целостта на клапана (фиг. 7). 7). Трябва да се внимава да не се разделят периостеумът, кортикалната кост и спонгиозната кост на клапана. Турникетът на долния крайник трябва да се освободи, за да се наблюдава кръвотокът през клапана, а съдовият педикул трябва да се освободи проксимално за поне 6 см, за да се даде възможност за последваща съдова анастомоза. Ако е необходимо, малко количество спонгиозна кост може да продължи в рамките на феморалния кондил. Дефектът на феморалния кондил се запълва със заместител на костна присадка, а разрезът се дренира и затваря слой по слой.
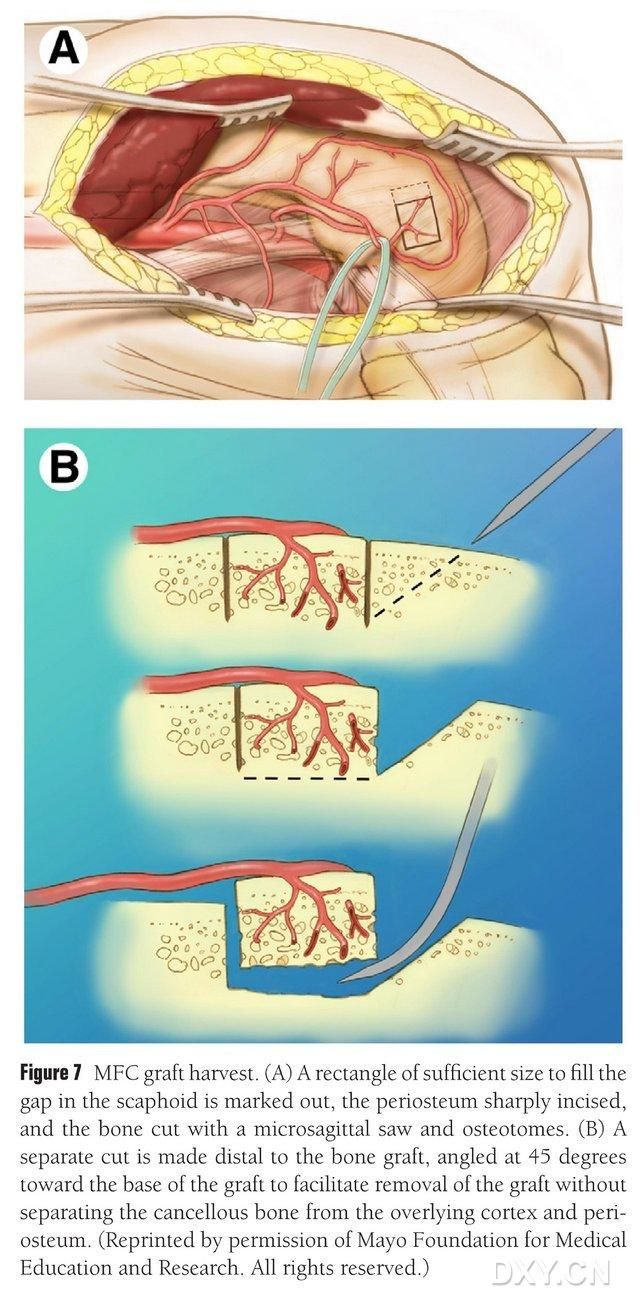
Фигура 7. Отстраняване на костен ламбо на MFC. (A) Маркира се зоната на остеотомия, достатъчна за запълване на ладийното пространство, периостеумът се разрязва и с реципрочен трион се изрязва правоъгълно костно ламбо с подходящ размер за желаното ламбо. (B) Второ парче кост се изрязва по едната страна под ъгъл 45°, за да се осигури целостта на ламбото.
Имплантиране и фиксация на ламбо
Костният ламбо се подрязва до подходящата форма, като се внимава да не се компресира съдовият педикул или да се оголи периостът. Клапът се имплантира внимателно в областта на дефекта на ладийната кост, като се избягва перкусия, и се фиксира с кухи ладийни винтове. Внимава се палмарният ръб на имплантирания костен блок да е на едно ниво с палмарния ръб на ладийната кост или да е леко притиснат, за да се избегне притискане. Извършена е флуороскопия, за да се потвърди морфологията на ладийната кост, линията на сила и позицията на винта. Анастомозирайте артерията на съдовия ламбо към радиалната артерия край до край и венозния връх към вената компаньон на радиалната артерия край до край (Фигура 8). Ставната капсула се възстановява, но съдовият педикул се избягва.
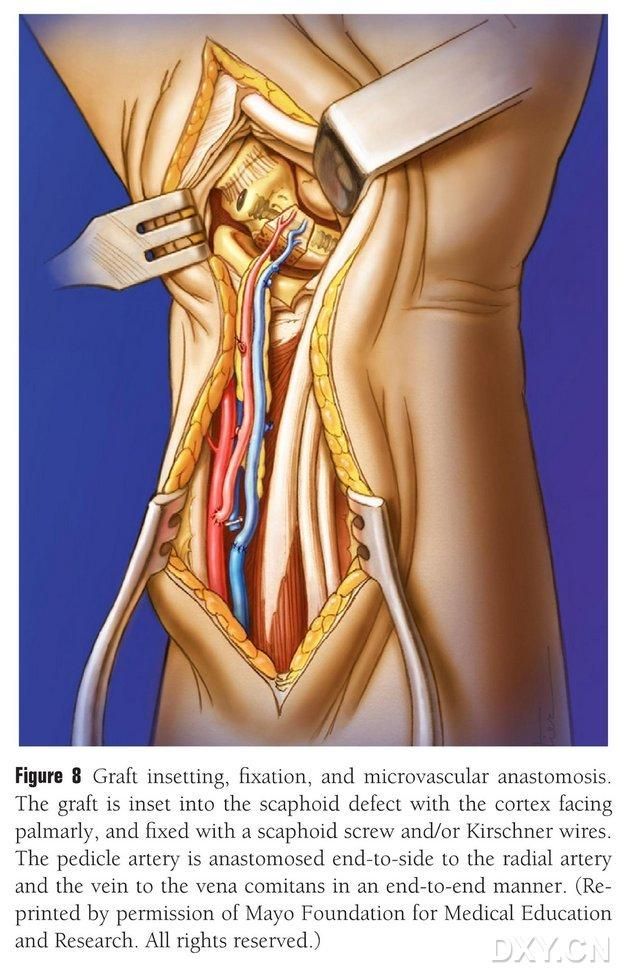
Фигура 8. Имплантиране, фиксация и съдова анастомоза на костен ламбо. Костният ламбо се имплантира внимателно в областта на дефекта на ладийната кост и се фиксира с кухи ладийни винтове или щифтове на Киршнер. Внимава се метакарпалният ръб на имплантирания костен блок да е на едно ниво с метакарпалния ръб на ладийната кост или леко притиснат, за да се избегне притискане. Анастомозата на артерията на съдовия ламбо към радиалната артерия е извършена край до край, а венозният венен връх към вената-спътник на радиалната артерия е извършена край до край.
Следоперативна рехабилитация
Перорален аспирин 325 mg на ден (в продължение на 1 месец), разрешено е постоперативно носене на тежестта върху засегнатия крайник, спирането на коляното може да намали дискомфорта на пациента, в зависимост от способността на пациента да се движи в подходящия момент. Контралатералната опора с единична патерица може да намали болката, но дългосрочната опора с патерици не е необходима. Конците са отстранени 2 седмици след операцията и гипсовата превръзка Muenster или дълга превръзка от ръка към палец е поставена на място в продължение на 3 седмици. След това се използва къса превръзка от ръка към палец, докато фрактурата заздравее. Рентгенови снимки се правят на интервали от 3-6 седмици, а заздравяването на фрактурата се потвърждава чрез компютърна томография. След това трябва постепенно да се започват активни и пасивни дейности по сгъване и разгъване, а интензивността и честотата на упражненията трябва да се увеличават постепенно.
Основни усложнения
Основните усложнения на колянната става включват болка в коляното или увреждане на нерва. Болката в коляното се е появявала главно в рамките на 6 седмици след операцията и не е установена загуба на сетивност или болезнена неврома поради увреждане на сафенозния нерв. Основните усложнения на китката включват рефрактерно несрастване на костите, болка, скованост на ставите, слабост, прогресираща остеоартрит на радиалната част на китката или междукарпалните кости, а също така е съобщен риск от периостална хетеротопна осификация.
Безплатна костна присадка с васкуларизирана кост на медиалния феморален кондил при несраствания на скафоидната кост с аваскуларна некроза на проксималния полюс и карпален колапс
Време на публикуване: 28 май 2024 г.










