Предната фиксация с винт на зубовидния израстък запазва ротационната функция на C1-2 и в литературата се съобщава, че има процент на срастване от 88% до 100%.
През 2014 г. Маркус Р. и др. публикуват урок за хирургичната техника на предна фиксация с винт при зубовидните фрактури в The Journal of Bone & Joint Surgery (Am). Статията описва подробно основните моменти на хирургичната техника, следоперативното проследяване, показанията и предпазните мерки в шест стъпки.
Статията подчертава, че само фрактури тип II са подходящи за директна предна фиксация с винт и че фиксацията с единичен кух винт е за предпочитане.
Стъпка 1: Интраоперативно позициониране на пациента
1. За справка на оператора трябва да се направят оптимални антеропостериорни и странични рентгенографии.
2. Пациентът трябва да се държи с отворена уста по време на операцията.
3. Фрактурата трябва да се репозиционира възможно най-много преди началото на операцията.
4. Шийният отдел на гръбначния стълб трябва да бъде хиперекстензиран колкото е възможно повече, за да се получи оптимално оголване на основата на зубовидния израстък.
5. Ако хиперекстензията на шийните прешлени не е възможна – например при фрактури от хиперекстензия със задно изместване на цефаладния край на зубовидния израстък – тогава може да се обмисли транслация на главата на пациента в обратна посока спрямо торса му.
6. обездвижете главата на пациента във възможно най-стабилно положение. Авторите използват рамката за глава Mayfield (показана на фигури 1 и 2).
Стъпка 2: Хирургичен подход
Използва се стандартен хирургичен подход за разкриване на предния трахеален слой, без да се увреждат важни анатомични структури.
Стъпка 3: Завинтете входната точка
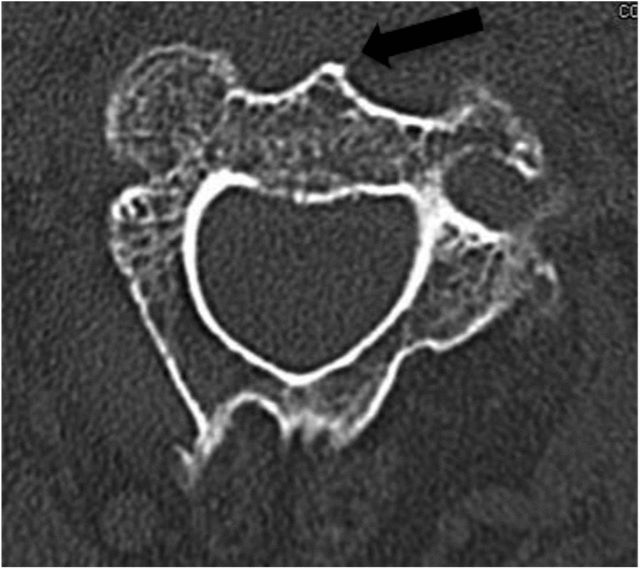
Оптималната входна точка е разположена в предно-долния ръб на основата на тялото на прешлена C2. Следователно, предният ръб на диска C2-C3 трябва да бъде открит. (както е показано на фигури 3 и 4 по-долу) Фигура 3
Черната стрелка на Фигура 4 показва, че предният C2 гръбначен стълб е внимателно наблюдаван по време на предоперативното отчитане на аксиалния КТ филм и трябва да се използва като анатомичен ориентир за определяне на точката на въвеждане на иглата по време на операцията.
2. Потвърдете точката на влизане под антеропостериорна и странична флуороскопска снимка на шийния отдел на гръбначния стълб. 3.
3. Плъзнете иглата между предния горен ръб на горната крайна плака C3 и входната точка C2, за да намерите оптималната входна точка на винта.
Стъпка 4: Поставяне на винтове
1. Първоначално се вкарва игла GROB с диаметър 1,8 мм като водач, като иглата е ориентирана леко зад върха на хордата. След това се вкарва кух винт с диаметър 3,5 мм или 4 мм. Иглата трябва винаги да се придвижва бавно цефаладично под антеропостериорно и странично флуороскопско наблюдение.
2. Поставете кухото свредло по посока на водещия щифт под флуороскопско наблюдение и бавно го придвижете, докато проникне във фрактурата. Кухото свредло не трябва да прониква в кортекса на цефаладната страна на нотохордата, така че водещият щифт да не излезе заедно с кухото свредло.
3. Измерете дължината на необходимия кух винт и я проверете с предоперативното КТ измерване, за да предотвратите грешки. Обърнете внимание, че кухият винт трябва да проникне в кортикалната кост на върха на зубовидния израстък (за да се улесни следващата стъпка на компресия на края на фрактурата).
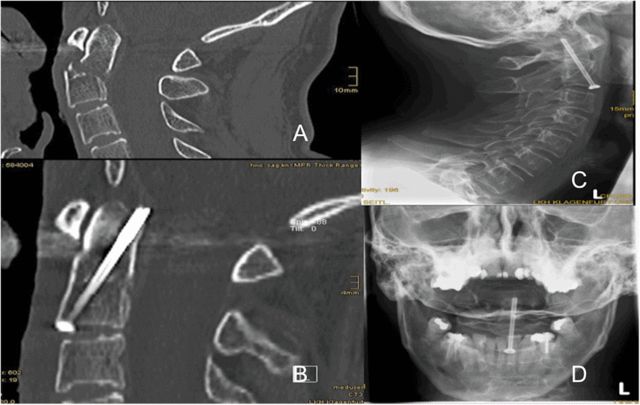
В повечето случаи на авторите за фиксация е използван един кух винт, както е показано на Фигура 5, който е разположен централно в основата на зубовидния израстък, обърнат към главата, като върхът на винта точно прониква в задната кортикална кост на върха на зубовидния израстък. Защо се препоръчва единичен винт? Авторите заключават, че би било трудно да се намери подходяща входна точка в основата на зубовидния израстък, ако два отделни винта бъдат поставени на 5 mm от средната линия на C2.
Фигура 5 показва кух винт, разположен централно в основата на зубовидния израстък, обърнат към главата, като върхът на винта прониква в кортекса на костта точно зад върха на зубовидния израстък.
Но освен фактора за безопасност, два винта увеличават ли постоперативната стабилност?
Биомеханично проучване, публикувано през 2012 г. в списанието Clinical Orthopaedics and Related Research от Gang Feng et al. от Кралския колеж на хирурзите на Обединеното кралство, показва, че един винт и два винта осигуряват еднакво ниво на стабилизация при фиксиране на зубовидните фрактури. Следователно, един винт е достатъчен.
4. След като позицията на фрактурата и водещите щифтове са потвърдени, се поставят съответните кухи винтове. Позицията на винтовете и щифтовете трябва да се наблюдава под флуороскопия.
5. Трябва да се внимава устройството за завинтване да не засегне околните меки тъкани при извършване на която и да е от горните операции. 6. Затегнете винтовете, за да приложите натиск върху пространството на фрактурата.
Стъпка 5: Затваряне на раната
1. Промийте хирургичната зона след завършване на поставянето на винтовете.
2. Цялостната хемостаза е от съществено значение за намаляване на следоперативните усложнения, като например компресия на трахеята от хематом.
3. Разрязаният цервикален мускул latissimus dorsi трябва да бъде затворен прецизно, в противен случай естетиката на следоперативния белег ще бъде компрометирана.
4. Не е необходимо пълно затваряне на дълбоките слоеве.
5. Дренажът на раната не е задължителна опция (авторите обикновено не поставят следоперативни дренажи).
6. Препоръчват се интрадермални шевове, за да се сведе до минимум въздействието върху външния вид на пациента.
Стъпка 6: Последващи действия
1. Пациентите трябва да продължат да носят твърда шина за врата в продължение на 6 седмици след операцията, освен ако медицинските грижи не го изискват, и трябва да бъдат оценявани с периодични следоперативни образни изследвания.
2. Стандартните антеропостериорни и странични рентгенографии на шийните прешлени трябва да бъдат прегледани на 2, 6 и 12 седмици, както и на 6 и 12 месеца след операцията. Компютърна томография (КТ) е извършена на 12 седмици след операцията.
Време на публикуване: 07 декември 2023 г.