Резултатът от лечението зависи от анатомичното препозициониране на фрактурния блок, здравата фиксация на фрактурата, запазването на доброто покритие на меките тъкани и ранните функционални упражнения.
Анатомия
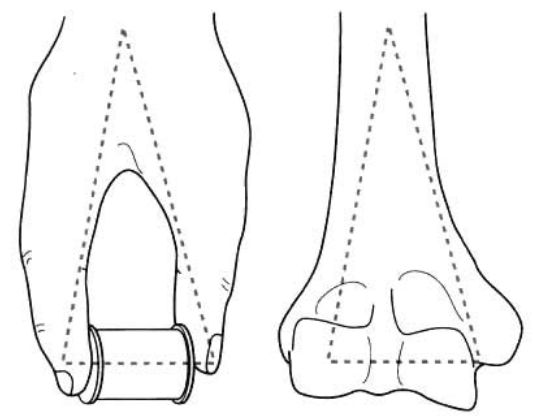
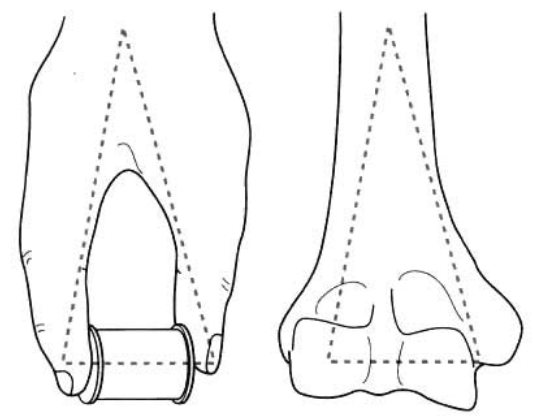
Theдистална раменна косте разделена на медиална колона и латерална колона (Фигура 1).
Фигура 1 Дисталният хумерус се състои от медиален и латерален стълб
Медиалната колона включва медиалната част на раменната епифиза, медиалния епикондил на раменната кост и медиалния раменен кондил, включително раменния плъзгач.
Латералната колона, включваща страничната част на раменната епифиза, външния епикондил на раменната кост и външния кондил на раменната кост, включително раменната издатина.
Между двете странични колони се намират предната короноидна ямка и задната хумерална ямка.
Механизъм на нараняване
Супракондиларните фрактури на раменната кост най-често се причиняват от падания от високи места.
При по-младите пациенти вътреставните фрактури най-често са причинени от силно наранявания с висока енергия, но по-възрастните пациенти могат да имат вътреставни фрактури от силно наранявания с по-ниска енергия, дължащи се на остеопороза.
Печене
(а) Има супракондиларни фрактури, кондиларни фрактури и интеркондиларни фрактури.
(б) Супракондиларни фрактури на раменната кост: мястото на фрактурата е разположено над ястребовата ямка.
(в) Фрактура на раменния кондилар: мястото на фрактурата се намира в ястребовата ямка.
(d) интеркондиларна фрактура на раменната кост: мястото на фрактурата е разположено между дисталните два кондила на раменната кост.
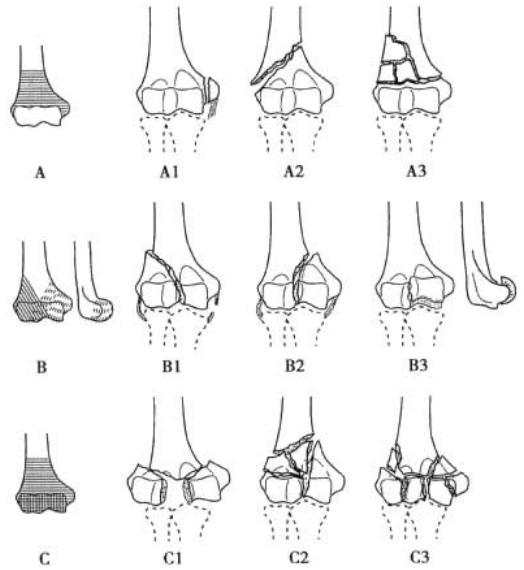
Фигура 2 AO типизиране
Типизиране на фрактура на раменната кост AO (Фигура 2)
Тип А: екстраартикуларни фрактури.
Тип B: фрактура, засягаща ставната повърхност (фрактура с единична колона).
Тип C: пълно отделяне на ставната повърхност на дисталния хумерус от хумералния ствол (биколумнарна фрактура).
Всеки тип е допълнително разделен на 3 подтипа според степента на раздробяване на фрактурата (1 ~ 3 подтипа с нарастваща степен на раздробяване в този ред).
Фигура 3 Типизиране по Riseborough-Radin
Типизиране по Riseborough-Radin междукондиларни фрактури на раменната кост (всички видове включват супракондиларната част на раменната кост)
Тип I: фрактура без изместване между хумералния бугор и талуса.
Тип II: интеркондиларна фрактура на раменната кост с изместване на фрактурната маса на кондила без ротационна деформация.
Тип III: интеркондиларна фрактура на раменната кост с изместване на фрактурирания фрагмент на кондила с ротационна деформация.
Тип IV: тежка раздробена фрактура на ставната повърхност на единия или и на двата кондила (Фигура 3).
Фигура 4 Фрактура на хумералната набубреност тип I
Фигура 5 Стадий на фрактура на хумералния туберкул
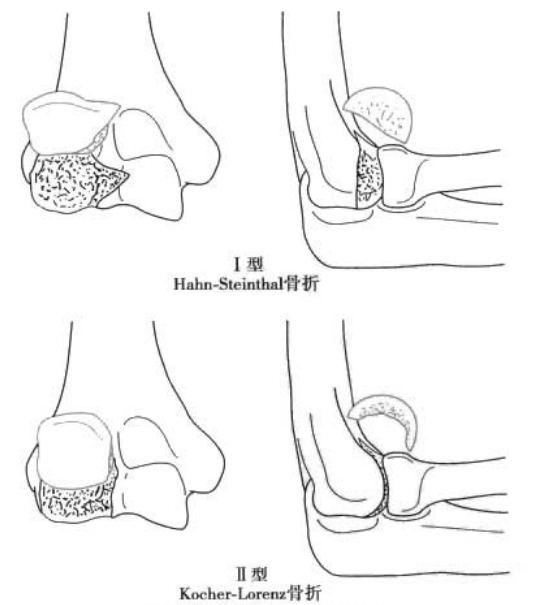
Фрактура на хумералната издатина: срязващо нараняване на дисталния хумерус
Тип I: фрактура на целия хумерален туберкул, включително страничния ръб на хумералния талус (фрактура на Хан-Щайнтал) (Фигура 4).
Тип II: субхондрална фрактура на ставния хрущял на раменната кост (фрактура на Кохер-Лоренц).
Тип III: раздробена фрактура на хумералния бугор (Фигура 5).
Неоперативно лечение
Неоперативните методи за лечение на фрактури на дисталния хумерус имат ограничена роля. Целта на неоперативното лечение е: ранно движение на ставите, за да се избегне скованост в ставите; възрастните пациенти, които страдат предимно от множество комбинирани заболявания, трябва да бъдат лекувани с прост метод за шиниране на лакътната става при 60° флексия за 2-3 седмици, последвано от лека активност.
Хирургично лечение
Целта на лечението е възстановяване на безболезнения функционален обхват на движение на ставата (30° разгъване на лакътя, 130° сгъване на лакътя, 50° предно и задно завъртане); твърдата и стабилна вътрешна фиксация на фрактурата позволява започване на функционални упражнения за лакътя след заздравяване на кожната рана; двойната пластинкова фиксация на дисталния хумерус включва: медиална и задна латерална двойна пластинкова фиксация, илимедиален и латералендвойна фиксация с пластина.
Хирургичен метод
(а) Пациентът се поставя в странично положение нагоре, като под засегнатия крайник се поставя подложка.
Идентифициране и защита на медианния и радиалния нерв интраоперативно.
Задният лакът може да бъде разширен чрез хирургичен достъп: остеотомия на улнарния ястреб или ретракция на трицепса, за да се разкрият дълбоки ставни фрактури.
Улнарна остеотомия тип „ястребово око“: адекватна експозиция, особено при раздробени фрактури на ставната повърхност. Въпреки това, често се наблюдава несрастване на фрактури на мястото на остеотомията. Честотата на несрастване на фрактури е значително намалена с подобрена улнарна остеотомия тип „ястреб“ (остеотомия тип „рибена кост“) и фиксация с транстензионна лента или тел.
Експозицията с ретракция на трицепса може да се приложи при дистални фрактури на раменния трифолд с раздробяване на ставата, а разширената експозиция на раменния слайд може да отреже и оголи върха на улнарната ястребова кост на около 1 см.
Установено е, че двете пластини могат да бъдат поставени ортогонално или паралелно, в зависимост от вида на фрактурата, в която трябва да бъдат поставени пластините.
Фрактурите на ставните повърхности трябва да се възстановят до плоска ставна повърхност и да се фиксират към раменното стволче.
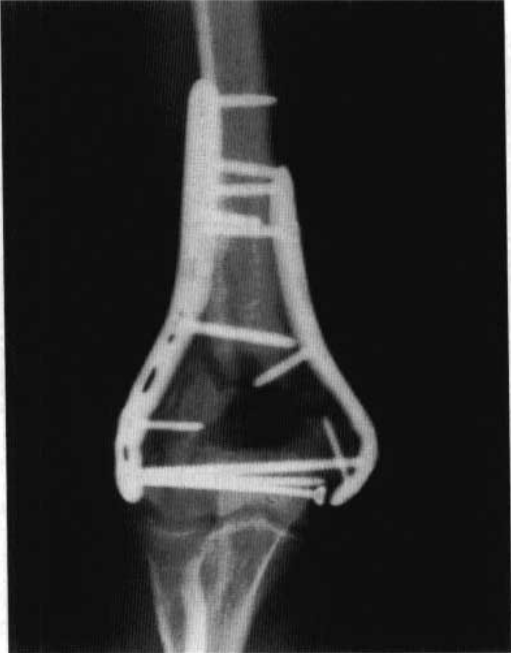
Фигура 6 Следоперативна вътрешна фиксация на фрактура на лакътя
Временното фиксиране на фрактурния блок беше извършено чрез прилагане на K-тел, след което 3,5 мм силова компресионна плоча беше подрязана до формата на плочата според формата зад латералната колона на дисталния хумерус, а 3,5 мм реконструкционна плоча беше подрязана до формата на медиалната колона, така че двете страни на плочата да паснат на костната повърхност (новата предварително оформяща плоча може да опрости процеса.) (Фигура 6).
Внимавайте да не фиксирате фрагмента от фрактурата на ставната повърхност с кортикални винтове с пълна резба с натиск от медиалната към страничната страна.
Мястото на миграция на хилядите епифизи и раменната кост е важно, за да се избегне несрастване на фрактурата.
нанасяне на костна присадка на мястото на костния дефект, прилагане на илиачни спонгиозни костни присадки за запълване на дефекта на компресионната фрактура: медиална колона, ставна повърхност и латерална колона, присаждане на спонгиозна кост отстрани с непокътнат периост и компресионен костен дефект в епифизата.
Запомнете ключовите точки на фиксиране.
Фиксиране на дисталния фрагмент на фрактурата с възможно най-многовинтовеколкото е възможно.
фиксиране на възможно най-много фрагментирани фрактури с винтове, пресичащи се медиално към латерално.
Стоманени пластини трябва да се поставят от медиалната и страничната страна на дисталния хумерус.
Възможности за лечение: Тотална артропластика на лакътя
При пациенти с тежки раздробени фрактури или остеопороза, тоталната артропластика на лакътната става може да възстанови движението на лакътната става и функцията на ръката след по-малко взискателни пациенти; хирургичната техника е подобна на тоталната артропластика при дегенеративни промени в лакътната става.
(1) прилагане на протеза с дълга дръжка за предотвратяване на проксималното разтягане на фрактурата.
(2) Обобщение на хирургическите операции.
(а) Процедурата се извършва с помощта на заден лакътен достъп, като стъпките са подобни на използваните за инцизия и вътрешна фиксация на дистална фрактура на раменната кост (ORIF).
Антериоризация на улнарния нерв.
достъп през двете страни на трицепса, за да се отстрани фрагментираната кост (ключов момент: не режете стопа на трицепса на мястото на улнарния ястреб).
Цялата дистална част на раменната кост, включително ястребовата ямка, може да бъде отстранена и да се постави протеза, която няма да остави значителни последици, ако бъдат отстранени допълнителни 1 до 2 см.
регулиране на вътрешното напрежение на трицепсния мускул по време на поставяне на раменната протеза след изрязване на раменния кондил.
Изрязване на върха на проксималния улнарен възел, за да се осигури по-добър достъп за експозиция и инсталиране на улнарния протезен компонент (Фигура 7).
Фигура 7 Артропластика на лакътя
Следоперативни грижи
Следоперативното шиниране на задната част на лакътната става трябва да се премахне след заздравяване на кожната рана на пациента и да се започнат активни функционални упражнения с асистент; лакътната става трябва да се фиксира достатъчно дълго време след пълната смяна на ставата, за да се подпомогне заздравяването на кожната рана (лакътната става може да се фиксира в изправено положение в продължение на 2 седмици след операцията, за да се постигне по-добра функция на разгъване); подвижна фиксирана шина сега се използва често клинично за улесняване на упражненията за обхват на движение. Тя може да се отстранява често, за да се защити по-добре засегнатият крайник; активните функционални упражнения обикновено започват 6-8 седмици след пълното заздравяване на кожната рана.
Следоперативни грижи
Следоперативното шиниране на задната част на лакътната става трябва да се премахне след заздравяване на кожната рана на пациента и да се започнат активни функционални упражнения с асистент; лакътната става трябва да се фиксира достатъчно дълго време след пълната смяна на ставата, за да се подпомогне заздравяването на кожната рана (лакътната става може да се фиксира в изправено положение в продължение на 2 седмици след операцията, за да се постигне по-добра функция на разгъване); подвижна фиксирана шина сега се използва често клинично за улесняване на упражненията за обхват на движение. Тя може да се отстранява често, за да се защити по-добре засегнатият крайник; активните функционални упражнения обикновено започват 6-8 седмици след пълното заздравяване на кожната рана.
Време на публикуване: 03 декември 2022 г.